Dr. Palomo Torrero, Daniel
Especialista en Cirugía General y Aparato Digestivo

Intestino delgado
Es la porción más larga del tubo digestivo (mide en torno a 6 metros). Se encuentra en el centro del abdomen y ocupa casi toda la cavidad abdominal.
En su interior tiene un aspecto aterciopelado debido a las vellosidades intestinales cuya misión es la absorción de nutrientes. Los alimentos recorren el intestino delgado en unas dos horas gracias a los movimientos de su pared (peristaltismo). Una vez realizado el recorrido los restos que no se han podido absorber pasan al intestino grueso.
Las partes del intestino delgado son duodeno, yeyuno e íleon:
Intestino grueso o Colon
Se sitúa rodeando el intestino delgado y termina en el ano. Mide 1. 5 cm de largo y es más ancho que el intestino delgado.
Es responsable de la parte final de la digestión.
La primera mitad contiene abundantes bacterias que forman el microbiota intestinal, estas bacterias fermentan los residuos que llegan al colon, obteniendo vitaminas y sustancias aprovechables. También a lo largo del intestino grueso se absorbe una gran cantidad de agua de forma que los residuos quedan deshidratados formando las heces.
La segunda mitad del intestino grueso acumula las heces para retrasar la necesidad de expulsarlas. Las contracciones del colon hacen avanzar las heces hasta su llegada al recto o parte final del colon con forma de saco. Gracias al ano que se encuentra cerrado, se puede retrasar el momento de defecación hasta que sea conveniente.
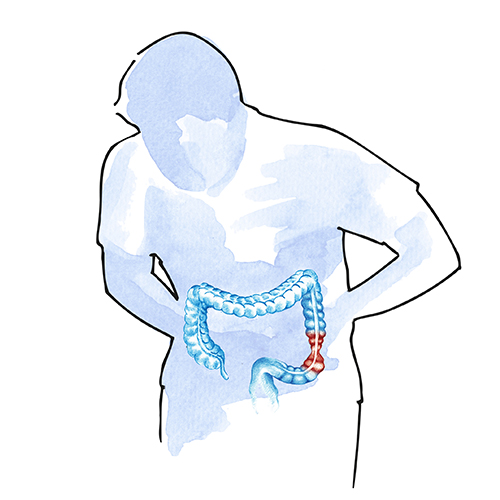
El Colón irritable está caracterizado por un dolor abdominal crónico y recurrente acompañados por cambios en el ritmo intestinal con gases, diarrea o estreñimiento.
Puede presentarse a cualquier edad, aunque suele comenzar antes de los 35 años y suele ser mucho más frecuente en mujeres.
Factores de riesgo
No se asocia a una causa clara. Pero suele ser más frecuente en pacientes que han sufrido otras patologías digestivas (infección bacteriana o parasitarias), intolerancias alimentarias o problemas de salud mental como bulimia, depresión, ansiedad.
El estrés, aunque no es el desencadenante de la enfermedad tiende agravar sus síntomas.
Síntomas
Diagnóstico
Tras la realización de la historia clínica completa incluyendo antecedentes personales y familiares su especialista determinará si es necesario la realización de:
Tratamiento
El tratamiento está enfocado en aliviar los síntomas asociados a la enfermedad con el fin de que el paciente mejore su calidad de vida.
Muchos de los síntomas de la enfermedad se pueden aliviar reduciendo el estrés, cambios en la dieta y manteniendo hábitos de vida saludable.
En algunos casos podría ser necesario la descripción de tratamientos farmacológicos para reducir los síntomas cómo inhibidores de espasmos, estimulantes de la motilidad, laxantes, antidiarreicos.
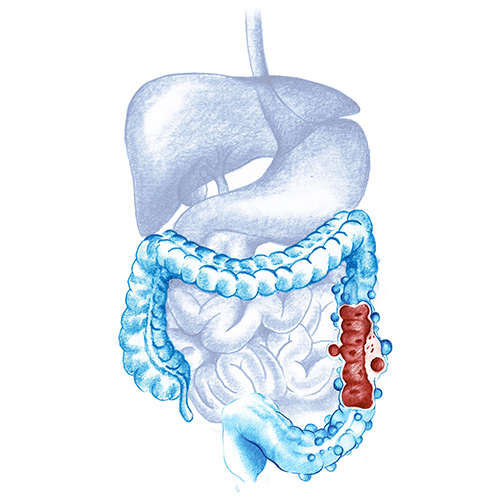
Es la presencia de pequeñas bolsas que crecen hacia afuera en el revestimiento tracto gastrointestinal (divertículos). Generalmente aparecen la parte izquierda del intestino grueso.
Afecta mayoritariamente a personas mayores de 40 años.
Sólo un 25% de los casos de diverticulitis aguda presenta complicaciones, cómo abscesos, obstrucciones intestinales, fistulas o peritonitis
No existe una causa exacta que cause esta patología, pero se ha observado que es más común en personas que tiene una dieta baja en fibra o en personas con antecedentes familiares de diverticulitis.
Síntomas
La mayoría de las personas no refieren síntomas, aunque algunas personas pueden presentar;
Diagnóstico
Al no presentar síntomas suele descubrirse durante la realización de otras pruebas preventivas como la colonoscopia o durante un ataque agudo.
Las pruebas diagnósticas más comunes son;
Tratamiento
Cuando es leve, la diverticulitis, suele tratarse con reposo, alimentación a base de dieta líquida y antibióticos.
Cuando presenta complicaciones o es recurrente puede ser necesario:
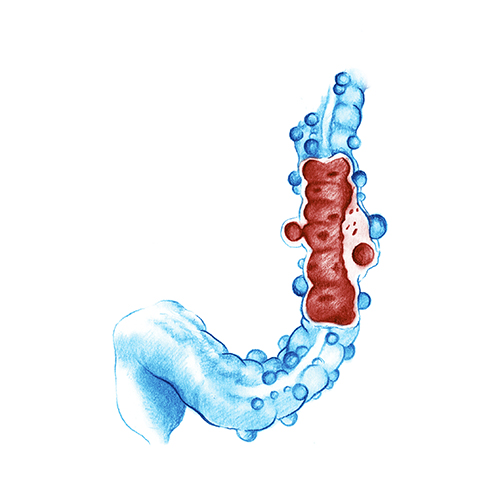
Recomendaciones
- Mantener una dieta que evite el estreñimiento a base de fibra
- Evitar alimentos que contengan parte no digeribles, como palomitas, frutos secos, frutas con semilla
- Hacer ejercicio regularmente favorece el correcto funcionamiento del intestino.
- Beber mucha agua
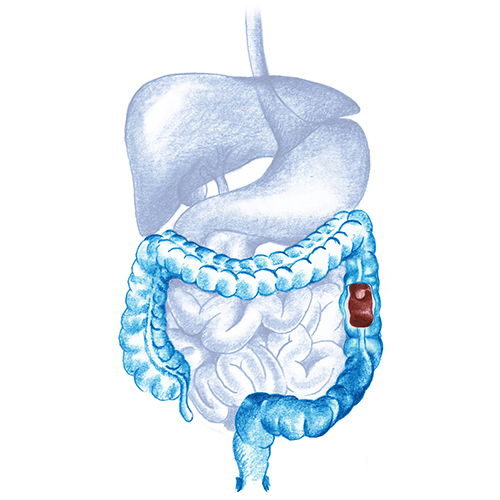
Los pólipos son prominencias que aparecen en la mucosa que recubre el interior del colon. Generalmente son de pequeño tamaño y en ocasiones se desarrollan masivamente dando lugar a poliposis.
La poliposis colónica familiar es una enfermedad hereditaria producida por la alteración de un gen denomino APC que produce una proliferación descontrolada de las células del colon produciendo numerosos pólipos.
Los pólipos aparecer a la mitad de la adolescencia y desarrollaran numerosos pólipos entre los 20 y los 30 años. En la mayoría de los casos cuando no se extirpan este tejido se volverá canceroso alrededor de los 40 años.
Además, las personas con poliposis adenomatosa familiar están más predispuestos a desarrollar otro tipo de enfermedades cómo otros tipos de cáncer (duodeno, páncreas, tiroides, cerebro e hígado), síndrome de Gardner o síndrome de Turcot.
Factores de riesgo
La poliposis familiar es una enfermedad autosómica dominante, afectando a la mitad de los hijos de una persona con la enfermedad.
Existe mayor probabilidad de padecer las enfermedades si tienes un padre, hijo, hermano o hermana con este diagnóstico. En este caso será necesario realizar revisiones periódicas con el fin de detectar el crecimiento de estos antes de que se vuelvan cancerosos.
Síntomas
Habitualmente debido a su pequeño tamaño no suelen presentar síntomas. Cuando son de un tamaño mayor pueden producirse erosiones en su superficie dando lugar a sangrado en las heces o anemia debido a la pérdida de sangre detectable en un test de heces.
Rara vez pueden producir obstrucciones intestinales.
Diagnóstico
La prueba diagnóstica más efectiva para la poliposis en la colonoscopia. A través de una pequeña cámara introducida por el recto podemos visualizarlos detectando pólipos muy planos o de tamaño muy pequeño, y permite extirparlos en el mismo acto.
Existen otras técnicas diagnósticas para su detección como:
Tratamiento
La mayoría de los pólipos se extraen durante la colonoscopia a través de unas pinzas especiales o asas de corte de pequeño tamaño. (Polipectomía Endoscópica.)
Si durante la colonoscopia no se puede extraer la totalidad del pólipo será necesaria una cirugía abdominal. Según cada situación cada situación será necesario extirpar parte o la totalidad del colon.
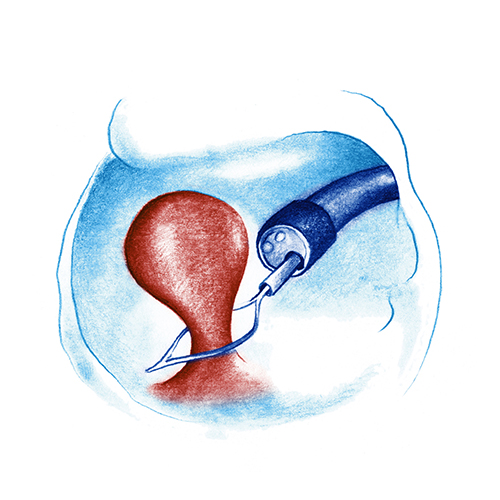
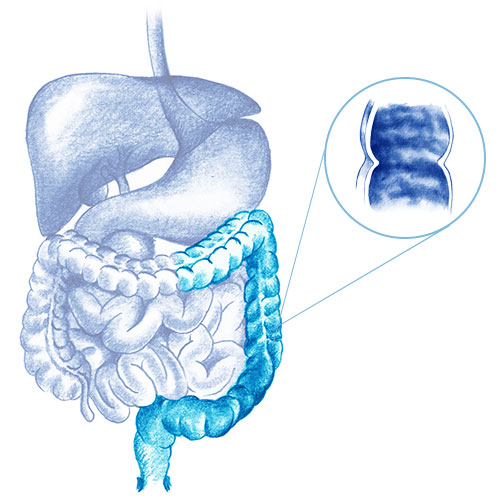
Es una enfermedad inflamatoria intestinal crónica que cursa en brotes y afecta exclusivamente al colon, siendo la localización más frecuente el recto.
Los pacientes con Colitis Ulcerosa tienen un aumento del riesgo de padecer cáncer de colon, de ahí la importancia de realizar un seguimiento endoscópico anual a partir de los diez años del diagnóstico.
Causas
La causa es desconocida. Probablemente existan múltiples factores asociados como predisposición genética y factores ambientales alimentarios o infecciosos que generan una respuesta inmunitaria exagerada en el intestino.
Síntomas
Diagnóstico
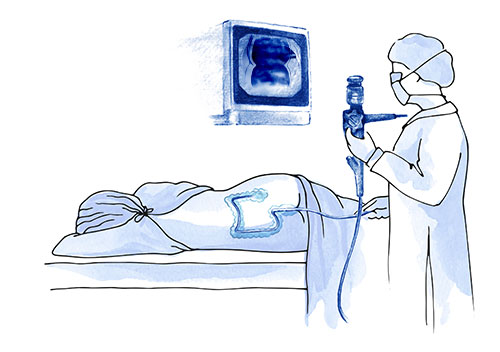
Tratamiento
El objetivo del tratamiento es disminuir la inflamación del colon y aliviar los síntomas. Los medicamentos más utilizados son los siguientes:
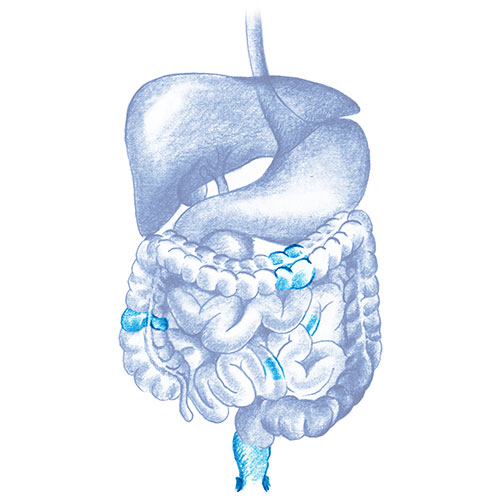
En una enfermedad inflamatoria intestinal crónica que cursa en brotes y afecta a cualquier tramo del intestino tanto delgado como grueso. La localización más frecuente es íleon terminal (parte final del intestino delgado).
Suele presentarse en gente joven entre los 20-30 años la mayoría de los casos, aunque puede manifestarse a cualquier edad.
Los pacientes con Enfermedad de Crohn tienen un aumento del riesgo de padecer cáncer de colon, de ahí la importancia de realizar un seguimiento endoscópico anual a partir de los diez años del diagnóstico. El riesgo aumenta cuanto mayor sea la parte de colon afectada y cuando más prolongada sea la duración de la enfermedad.
Causas
La causa es desconocida. Probablemente existan múltiples factores asociados como predisposición genética y factores ambientales alimentarios o infecciosos que generan una respuesta inmunitaria exagerada en el intestino.
Síntomas
Diagnóstico
Tratamiento
Home » Specialties of HC Marbella » Aparato digestivo » Enfermedades digestivas » Enfermedades del intestinales
Dr. Palomo Torrero, Daniel
Especialista en Cirugía General y Aparato Digestivo
Dr. Rosales Zábal, José Miguel
Especialista de Aparato Digestivo de HC Marbella
Dr. Aguilar Urbano, Víctor
Especialista de Aparato Digestivo de HC Marbella
Dr. Santa Bárbara Ruiz, Jesús
Especialista de Aparato Digestivo de HC Marbella
Tfno.: +34 952 908 628
+34 609 148 799
952908898 Oncología
951829947 Ginecología



